स्तन वाढवणे: स्तनाच्या हायपोट्रॉफीवर उपचार
सामग्री:
व्याख्या, उद्दिष्टे आणि तत्त्वे
स्तनाचा हायपोप्लासिया रुग्णाच्या आकारविज्ञानाच्या संबंधात स्तनाच्या अविकसित व्हॉल्यूमद्वारे निर्धारित केला जातो. हे यौवन दरम्यान ग्रंथीच्या अपुर्या विकासाचा परिणाम असू शकतो किंवा ग्रंथीची मात्रा कमी झाल्यामुळे (गर्भधारणा, वजन कमी होणे, हार्मोनल विकार इ.) दुसऱ्यांदा होऊ शकते. व्हॉल्यूमचा अभाव देखील ptosis (ग्रंथी सॅगिंग, त्वचा ताणणे आणि खूप कमी असलेली "झुकलेली" छाती) शी संबंधित असू शकते.
"हे कुपोषण बहुतेकदा रुग्णाला शारीरिक आणि मानसिकदृष्ट्या खराब समजले जाते, ज्याला हा तिच्या स्त्रीत्वावर हल्ला म्हणून अनुभवतो, ज्यामुळे आत्मविश्वासात बदल होतो आणि कधीकधी एक खोल अस्वस्थता येते, जी वास्तविक जटिलतेपर्यंत पोहोचू शकते. म्हणूनच कृत्रिम अवयवांच्या रोपणाद्वारे, खूप लहान मानल्या जाणार्या स्तनाची मात्रा वाढवण्याचा प्रस्ताव हस्तक्षेप करते. »
18 वर्षापासून कोणत्याही वयात हस्तक्षेप केला जाऊ शकतो. अल्पवयीन रुग्ण सहसा शस्त्रक्रियेसाठी योग्य मानला जात नाही. तथापि, हे गंभीर हायपोप्लासियाच्या प्रकरणांमध्ये किंवा ट्यूबुलर स्तन किंवा स्तन एजेनेसिस सारख्या पुनर्रचनाच्या संदर्भात शक्य आहे. हा पूर्णपणे सौंदर्याचा उद्देश आरोग्य विम्याद्वारे संरक्षित केला जाऊ शकत नाही. खर्या ब्रेस्ट एजेनेसिसची काही दुर्मिळ प्रकरणे (स्तन विकासाची पूर्ण कमतरता) काहीवेळा पूर्व संमतीनंतर सामाजिक सुरक्षा सहभागाची आशा करू शकतात.
सध्या वापरात असलेल्या ब्रेस्ट इम्प्लांटमध्ये शेल आणि फिलर असतात. लिफाफा नेहमी सिलिकॉन इलास्टोमरचा बनलेला असतो. दुसरीकडे, कृत्रिम अवयव त्यांच्या सामग्रीमध्ये भिन्न असतात, म्हणजेच शेलच्या आत असलेल्या फिलरमध्ये. जर फिलर फॅक्टरीमध्ये (जेल आणि/किंवा फिजियोलॉजिकल सीरम) समाविष्ट केले असेल तर इम्प्लांट आधीच भरलेले मानले जाते. म्हणून, विविध खंडांची श्रेणी निर्मात्याद्वारे सेट केली जाते. सलाईन-फुगवलेले प्रत्यारोपण शल्यचिकित्सकाद्वारे भरले जाते, जे प्रक्रियेदरम्यान कृत्रिम अवयवांची मात्रा काही प्रमाणात समायोजित करू शकतात.
नवीन जनरेशन प्री-फिल्ड सिलिकॉन इम्प्लांट्स
सध्या फ्रान्समध्ये आणि जगभरातील बहुतेक कृत्रिम अवयव सिलिकॉन जेलने भरलेले आहेत.
“हे प्रत्यारोपण, जे 40 वर्षांहून अधिक काळ वापरात आहेत, ते निरुपद्रवी आणि या प्रकारच्या शस्त्रक्रियेसाठी अत्यंत अनुकूल असल्याचे सिद्ध झाले आहे, कारण ते सामान्य स्तनांच्या सुसंगततेच्या अगदी जवळ आहेत. ज्या उणिवांसाठी त्यांना दोष दिला जाऊ शकतो त्या दुरुस्त करण्यासाठी त्यांनी विशेषत: 1990 च्या दशकाच्या उत्तरार्धात लक्षणीय बदल केले. आज, फ्रान्समध्ये उपलब्ध असलेले सर्व रोपण अचूक आणि कठोर मानके पूर्ण करतात: CE मार्किंग (युरोपियन समुदाय) + ANSM (औषधे आणि आरोग्य उत्पादनांच्या सुरक्षिततेसाठी राष्ट्रीय एजन्सी) मान्यता. »
त्यामध्ये जलरोधक, टिकाऊ आणि लवचिक सिलिकॉन इलास्टोमर शेलने वेढलेले मऊ सिलिकॉन जेल असते जे गुळगुळीत किंवा टेक्सचर (उग्र) असू शकते. नवीन इम्प्लांटमध्ये लक्षणीय सुधारणा, त्यांना अधिक विश्वासार्हता देऊन, शेल आणि जेल या दोन्हीशी संबंधित आहे:
• शेल्स, आता खूप मजबूत भिंती असलेले, जेलला "रक्तस्त्राव" होण्यापासून प्रतिबंधित करते (जे शेलचे मुख्य स्त्रोत होते) आणि ते घालण्यास जास्त प्रतिरोधक आहेत;
• "चिकट" सिलिकॉन जेल, ज्यांची सुसंगतता कमी द्रव असते, म्यान फुटल्यास पसरण्याचा धोका लक्षणीयरीत्या कमी करतात.
विश्वासार्हतेतील या वाढीबरोबरच, सिलिकॉन इम्प्लांटची नवीन पिढी सध्या उपलब्ध असलेल्या विविध प्रकारच्या आकारांद्वारे देखील वैशिष्ट्यीकृत आहे, ज्यामुळे त्यांना प्रत्येक वैयक्तिक केससाठी वैयक्तिकरित्या तयार केले जाऊ शकते. तर, क्लासिक गोल कृत्रिम अवयवांच्या पुढे, "शरीरशास्त्रीय" रोपण दिसू लागले, पाण्याच्या थेंबाच्या रूपात प्रोफाइल केलेले, कमी-अधिक उंच, रुंद किंवा पसरलेले. आकारांची ही मोठी विविधता, खंडांच्या विस्तृत निवडीसह एकत्रितपणे, कृत्रिम अवयवांची जवळजवळ "वैयक्तिक" निवड ऑप्टिमाइझ आणि रूग्णाच्या आकारविज्ञान आणि वैयक्तिक अपेक्षांशी जुळवून घेण्यास अनुमती देते.
इम्प्लांटचे इतर प्रकार
कृत्रिम अवयवांचे कवच नेहमी सिलिकॉन इलास्टोमरचे बनलेले असतात, भरणे वेगळे असते. आजपर्यंत, फ्रान्समध्ये सिलिकॉन जेलसाठी फक्त दोन पर्यायांना परवानगी आहे: फिजियोलॉजिकल सीरम: हे मीठ पाणी आहे (मानवी शरीराच्या 70% भाग). हे कृत्रिम अवयव "अगोदर भरलेले" (कारखान्यात) किंवा "फुगण्यायोग्य" (शस्त्रक्रियेदरम्यान सर्जनद्वारे) असू शकतात. त्यांच्या द्रवपदार्थ (जिलेटिनस ऐवजी) सामग्रीमुळे, त्यांच्यात अनैसर्गिक सुसंगतता असते, ते अधिक स्पर्शक्षम, अगदी दृश्यमान "फोल्ड" बनवतात आणि अनेकदा अचानक आणि काहीवेळा लवकर अपस्फीतीचे बळी होऊ शकतात. हायड्रोजेल: हा 2005 मध्ये Afssaps द्वारे मंजूर केलेला नवीनतम पदार्थ आहे. हे एक जलीय जेल आहे जे प्रामुख्याने सेल्युलोज डेरिव्हेटिव्हसह घट्ट पाण्याने बनलेले आहे. सामान्य सलाईनपेक्षा अधिक नैसर्गिक सुसंगतता असलेले हे जेल, पडदा फुटल्यास शरीराद्वारे देखील शोषले जाते. शेवटी, असे कृत्रिम अवयव आहेत ज्यांचे सिलिकॉन शेल पॉलीयुरेथेनसह लेपित आहे, जे शेल घटनांच्या घटना कमी करण्यात मदत करू शकते.
हस्तक्षेपापूर्वी
या शारीरिक संदर्भ, सर्जनची प्राधान्ये आणि सवयी आणि रुग्णाने व्यक्त केलेल्या इच्छा यावर अवलंबून, एक ऑपरेटिव्ह रणनीती मान्य केली जाईल. अशा प्रकारे, स्कार्सचे स्थान, इम्प्लांटचा प्रकार आणि आकार तसेच स्नायूंच्या संबंधात त्यांची स्थिती पूर्वनिर्धारित केली जाईल (खाली पहा). लिहून दिल्याप्रमाणे शस्त्रक्रियापूर्व रक्त तपासणी केली जाईल. ऍनेस्थेसियोलॉजिस्ट ऑपरेशनच्या 48 तासांपूर्वी सल्लामसलत करण्यासाठी उपस्थित राहतील. स्तनाची एक्स-रे परीक्षा (मॅमोग्राफी, अल्ट्रासाऊंड) निर्धारित केली आहे. ऑपरेशनच्या किमान एक महिना आधी आणि एक महिना नंतर धूम्रपान थांबविण्याची जोरदार शिफारस केली जाते (तंबाखूमुळे बरे होण्यास उशीर होऊ शकतो) ऑपरेशनच्या दहा दिवस आधी ऍस्पिरिन असलेली औषधे घेऊ नका. तुम्हाला प्रक्रिया करण्यापूर्वी सहा तास उपवास (काहीही खाऊ किंवा पिऊ नका) करण्यास सांगितले जाईल.
ऍनेस्थेसियाचा प्रकार आणि हॉस्पिटलायझेशनच्या पद्धती
ऍनेस्थेसियाचा प्रकार: बहुतेकदा ही एक क्लासिक सामान्य भूल असते ज्या दरम्यान तुम्ही पूर्णपणे झोपलेले असता. क्वचित प्रसंगी, तथापि, "जागृत" ऍनेस्थेसिया (इंट्राव्हेनस ट्रँक्विलायझर्ससह वाढविलेले स्थानिक भूल) वापरले जाऊ शकते (सर्जन आणि भूलतज्ज्ञ यांच्याशी सहमतीनुसार). हॉस्पिटलायझेशनच्या पद्धती: हस्तक्षेपासाठी सहसा एक दिवस हॉस्पिटलायझेशन आवश्यक असते. त्यानंतर सकाळी (किंवा कधी कधी आदल्या दिवशी) प्रवेश केला जातो आणि दुसऱ्या दिवशी बाहेर पडण्याची परवानगी दिली जाते. तथापि, काही प्रकरणांमध्ये, हस्तक्षेप "बाह्यरुग्ण आधारावर" केला जाऊ शकतो, म्हणजेच, निरीक्षणाच्या अनेक तासांनंतर त्याच दिवशी निघून जातो.
हस्तक्षेप
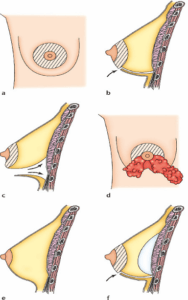
प्रत्येक शल्यचिकित्सक स्वतःचे तंत्र वापरतो आणि सर्वोत्तम परिणाम प्राप्त करण्यासाठी प्रत्येक वैयक्तिक प्रकरणात ते रुपांतर करतो. तथापि, आम्ही सामान्य मूलभूत तत्त्वे पाळू शकतो: त्वचेचे चीर: अनेक संभाव्य "अॅप्रोच" आहेत:
• आयरोला परिघाच्या खालच्या भागात एक चीरा असलेली आयरिओलर वायुमार्ग किंवा खालून (1 आणि 2) स्तनाग्रभोवती एक आडवे छिद्र;
• axillary, हाताखाली एक चीरा सह, काखेत (3);
• स्तनाच्या खाली स्थित खोबणीमध्ये चीरा सह, सबमॅमरी मार्ग (4). या चीरांचा मार्ग स्पष्टपणे भविष्यातील चट्ट्यांच्या स्थानाशी संबंधित आहे, जो जंक्शनवर किंवा नैसर्गिक पटीत लपविला जाईल.
कृत्रिम अवयवांची नियुक्ती
चीरांमधून जात, इम्प्लांट तयार केलेल्या खिशात घातले जाऊ शकतात. दोन पदे शक्य आहेत:
• प्रीमस्क्युलर, ज्यामध्ये कृत्रिम अवयव थेट ग्रंथीच्या मागे, पेक्टोरल स्नायूंच्या समोर स्थित असतात;
• रेट्रोमस्क्युलर, ज्यामध्ये कृत्रिम अवयव पेक्टोरल स्नायूंच्या मागे खोलवर स्थित असतात.
या दोन साइट्समधील निवड, त्यांच्या संबंधित फायदे आणि तोटे, आपल्या सर्जनशी चर्चा केली पाहिजे. पूरक क्रिया एकत्रित (स्तन वाढणे, कमी एरोलास) च्या बाबतीत आम्ही पाहिले आहे की स्तनाची त्वचा वाढवण्यासाठी ती कमी करणे इष्ट असू शकते (“मास्टोपेक्सी”). या त्वचेच्या विच्छेदनामुळे मोठे चट्टे (अरोला ± उभ्या सुमारे) दिसून येतील. नाले आणि ड्रेसिंग सर्जनच्या सवयींवर अवलंबून, एक लहान नाली ठेवली जाऊ शकते. हे उपकरण कृत्रिम अवयवांच्या आसपास जमा होऊ शकणारे रक्त बाहेर काढण्यासाठी डिझाइन केलेले आहे. ऑपरेशनच्या शेवटी, लवचिक पट्टीसह "मॉडेलिंग" पट्टी लागू केली जाते. सर्जन, दृष्टीकोन आणि अतिरिक्त प्रक्रियेची संभाव्य गरज यावर अवलंबून, प्रक्रिया एक तास ते अडीच तास टिकू शकते.
हस्तक्षेपानंतर: ऑपरेशनल निरीक्षण
पोस्टऑपरेटिव्ह कोर्स काहीवेळा पहिल्या काही दिवसांमध्ये वेदनादायक असू शकतो, विशेषत: मोठ्या प्रमाणात प्रत्यारोपणासह आणि विशेषत: जेव्हा स्नायूंच्या मागे ठेवले जाते. वेदनांच्या तीव्रतेशी जुळवून घेतलेली वेदना औषधे अनेक दिवसांसाठी लिहून दिली जातील. सर्वोत्तम, रुग्णाला तणावाची तीव्र भावना जाणवेल. एडेमा (सूज), एकायमोसिस (जखम), आणि हात उचलण्यात अडचण या सुरुवातीच्या टप्प्यात सामान्य आहेत. पहिली पट्टी काही दिवसांनी काढली जाते. मग ते हलक्या पट्टीने बदलले जाते. मग काही आठवड्यांसाठी, रात्रंदिवस ब्रा घालण्याची शिफारस केली जाऊ शकते. बहुतेक प्रकरणांमध्ये, सिवने अंतर्गत आणि शोषण्यायोग्य असतात. अन्यथा, काही दिवसांनी ते हटवले जातील. पाच ते दहा दिवसांच्या क्रियाकलापांच्या विश्रांतीसह पुनर्प्राप्तीची कल्पना केली पाहिजे. क्रीडा क्रियाकलाप पुन्हा सुरू करण्यासाठी एक ते दोन महिने प्रतीक्षा करणे उचित आहे.
परिणाम
अंतिम निकालाचे मूल्यांकन करण्यासाठी, दोन ते तीन महिन्यांचा कालावधी आवश्यक आहे. स्तनाची लवचिकता परत मिळविण्यासाठी आणि कृत्रिम अवयव स्थिर करण्यासाठी हा कालावधी आवश्यक आहे.
“ऑपरेशनने छातीचा आकार आणि आकार सुधारण्यास अनुमती दिली. चट्टे सहसा खूप अस्पष्ट असतात. स्तनाच्या व्हॉल्यूममध्ये वाढ संपूर्ण सिल्हूटवर परिणाम करते, कपड्यांमध्ये अधिक स्वातंत्र्य प्रदान करते. या शारीरिक सुधारणांव्यतिरिक्त, संपूर्ण आणि संपूर्ण स्त्रीत्व पुनर्संचयित केल्याने मानसिक स्तरावर खूप फायदेशीर प्रभाव पडतो. »
या ऑपरेशनचे ध्येय सुधारणे आहे, परिपूर्णता नाही. जर तुमची इच्छा वास्तववादी असेल, तर परिणाम तुम्हाला खूप आवडेल. परिणामाची स्थिरता कृत्रिम अवयवांच्या वयाची पर्वा न करता (खाली पहा) आणि लक्षणीय वजनातील फरक वगळता, स्तनाचे प्रमाण दीर्घकाळ स्थिर राहील. तथापि, स्तनाचा आकार आणि "होल्डिंग" संदर्भात, "विस्तारित" स्तन नैसर्गिक स्तनाप्रमाणेच, वय आणि त्वचेच्या समर्थनाच्या गुणवत्तेनुसार वेगवेगळ्या दरांनी गुरुत्वाकर्षण आणि वृद्धत्वाच्या प्रभावांना बळी पडतात. तसेच स्तनाची मात्रा. रोपण
निकालाचे तोटे
कधीकधी काही दोष उद्भवू शकतात:
• अवशिष्ट व्हॉल्यूम असममितता, वेगवेगळ्या आकाराचे रोपण करूनही अपूर्णपणे दुरुस्त केलेले; • अपुरी लवचिकता आणि गतिशीलता (विशेषत: मोठ्या रोपणांसह) खूप कडकपणा;
• काहीसे कृत्रिम दिसणे, विशेषत: अत्यंत पातळ रूग्णांमध्ये, कृत्रिम अवयवांच्या कडांना जास्त दृश्यमानता, विशेषत: वरच्या भागात;
• प्रत्यारोपणाच्या स्पर्शास संवेदनशीलता नेहमीच शक्य असते, विशेषत: कृत्रिम अवयव (विशेषत: मोठ्या इम्प्लांटसह) झाकणाऱ्या टिश्यू कव्हरच्या (त्वचा + चरबी + लोह) लहान जाडीसह.
• स्तनाच्या ptosis मध्ये वाढ होऊ शकते, विशेषत: मोठे रोपण वापरताना. असंतोषाच्या बाबतीत, यापैकी काही उणीवा काही महिन्यांनंतर सर्जिकल सुधारणांद्वारे दुरुस्त केल्या जाऊ शकतात.
इतर प्रश्न
गर्भधारणा/स्तनपान
स्तनाच्या कृत्रिम अवयवांच्या स्थापनेनंतर, गर्भधारणा रुग्ण किंवा मुलाला कोणत्याही धोक्याशिवाय शक्य आहे, परंतु हस्तक्षेपानंतर किमान सहा महिने प्रतीक्षा करण्याची शिफारस केली जाते. स्तनपानासाठी, ते देखील धोकादायक नाही आणि बहुतेक प्रकरणांमध्ये शक्य आहे.
स्वयंप्रतिकार रोग
या विषयावर मोठ्या प्रमाणावर केलेल्या असंख्य आंतरराष्ट्रीय वैज्ञानिक कागदपत्रांनी एकमताने हे सिद्ध केले आहे की इम्प्लांट (विशेषतः सिलिकॉन) असलेल्या रूग्णांमध्ये या प्रकारच्या दुर्मिळ रोगाचा धोका सामान्य महिला लोकसंख्येपेक्षा जास्त नाही.
दात आणि कर्करोग
- अलीकडे पर्यंत, विज्ञानाच्या स्थितीने असे सुचवले होते की सिलिकॉनसह स्तनाच्या कृत्रिम अवयवांचे रोपण केल्याने स्तनाचा कर्करोग होण्याचा धोका वाढत नाही. स्तनाच्या कर्करोगाच्या सर्वात सामान्य प्रकारांसाठी हे खरंच आहे (एडेनोकार्सिनोमास, जे स्तनाच्या प्रोस्थेसिससह घटनांमध्ये वाढत नाहीत.
तथापि, इम्प्लांटेशननंतर कर्करोगाच्या तपासणीच्या संदर्भात, क्लिनिकल तपासणी आणि पॅल्पेशन बिघडू शकते, विशेषत: पेरिप्रोस्थेटिक आवरण किंवा सिलिकॉनोमाच्या बाबतीत. त्याचप्रमाणे, इम्प्लांटची उपस्थिती स्क्रीनिंग मॅमोग्रामच्या कार्यप्रदर्शन आणि व्याख्यामध्ये व्यत्यय आणू शकते, जे नियमितपणे केले पाहिजे. म्हणून, आपण नेहमी सूचित केले पाहिजे की आपल्याकडे स्तन प्रत्यारोपण आहे. अशा प्रकारे, केसच्या आधारावर, काही विशिष्ट रेडिओलॉजिकल तंत्रे (विशिष्ट अंदाज, डिजीटाइज्ड प्रतिमा, अल्ट्रासाऊंड, एमआरआय इ.) वापरली जाऊ शकतात. याव्यतिरिक्त, स्तनाच्या कर्करोगाच्या निदानासंबंधी शंका असल्यास, एखाद्याने हे लक्षात घेतले पाहिजे की कृत्रिम अवयवांच्या उपस्थितीमुळे निदानाची खात्री प्राप्त करण्यासाठी अधिक आक्रमक तपासणी आवश्यक असू शकते.
– स्तन प्रत्यारोपण (ALCL-AIM) शी संबंधित अॅनाप्लास्टिक लार्ज सेल लिम्फोमा (ALCL) हा एक अपवादात्मक क्लिनिकल प्रकार आहे जो अलीकडे वैयक्तिकृत केला गेला आहे. हे घटक केवळ सिद्ध नैदानिक चिन्हे (वारंवार पेरिप्रोस्थेटिक फ्यूजन, स्तन लालसरपणा, स्तन वाढणे, स्पष्ट वस्तुमान) च्या बाबतीत शोधले पाहिजे. मग जखमेचे स्वरूप स्पष्ट करण्यासाठी अचूक सेनोलॉजिकल मूल्यांकन करणे आवश्यक आहे. जवळजवळ 90% प्रकरणांमध्ये, या स्थितीचे रोगनिदान खूप चांगले आहे आणि सामान्यत: कृत्रिम अवयव काढून टाकणे आणि पेरिप्रोस्थेटिक कॅप्सूल (एकूण आणि संपूर्ण कॅप्सूलेक्टॉमी) एकत्र करून योग्य शस्त्रक्रिया उपचाराने बरा होतो. सुमारे 10% प्रकरणांमध्ये, पॅथॉलॉजी अधिक गंभीर असते आणि लिम्फोमाच्या उपचारांमध्ये तज्ञ असलेल्या टीममध्ये केमोथेरपी आणि/किंवा रेडिएशन थेरपीसह उपचार आवश्यक असतात.
इम्प्लांटचे सेवा जीवन
जरी आपण पाहतो की काही रुग्ण काही दशके मोठ्या बदलांशिवाय त्यांचे रोपण ठेवतात, स्तन कृत्रिम अवयव बसवणे हे "आयुष्यासाठी" काहीतरी निश्चित मानले जाऊ नये. अशा प्रकारे, इम्प्लांट असलेल्या रुग्णाला सकारात्मक परिणाम राखण्यासाठी एक दिवस त्यांचे कृत्रिम अवयव बदलण्याची अपेक्षा असते. इम्प्लांट्स, ते काहीही असले तरी, त्यांचे आयुष्य अनिश्चित असते ज्याचा अचूक अंदाज लावता येत नाही कारण ते बदलत्या दराने पोशाख होण्याच्या घटनेवर अवलंबून असते. म्हणून, इम्प्लांटच्या सेवा आयुष्याची हमी दिली जाऊ शकत नाही. तथापि, हे लक्षात घेतले पाहिजे की नवीन पिढीच्या रोपणांनी सामर्थ्य आणि विश्वासार्हतेच्या बाबतीत लक्षणीय प्रगती केली आहे. दहाव्या वर्षापासून, जेव्हा सुसंगततेत बदल दिसून येतो तेव्हा कृत्रिम अवयव बदलण्याचा प्रश्न उपस्थित करणे आवश्यक असेल.
निरीक्षण
इम्प्लांटेशन नंतर कित्येक आठवडे आणि नंतर काही महिन्यांनी तुमच्या सर्जनने तपासण्यांचे आदेश दिलेले असणे फार महत्वाचे आहे. त्यानंतर, इम्प्लांटची उपस्थिती नियमित वैद्यकीय पर्यवेक्षण (स्त्रीरोगविषयक पर्यवेक्षण आणि स्तनाचा कर्करोग तपासणी) पासून सूट देत नाही, जरी या पर्यवेक्षणाशी संबंधित अतिरिक्त परीक्षांची आवश्यकता नसली तरीही. तथापि, तुमच्याकडे स्तन कृत्रिम अवयव आहेत हे विविध डॉक्टरांना कळवणे महत्त्वाचे आहे. प्रत्येक दोन ते तीन वर्षांनी प्लॅस्टिक सर्जनशी सल्लामसलत करण्याची शिफारस केली जाते, परंतु या पाठपुराव्याव्यतिरिक्त, एक किंवा दोन्ही स्तनांमध्ये बदल आढळून येताच प्रथम येऊन सल्ला घेणे महत्वाचे आहे. किंवा गंभीर दुखापतीनंतर.
संभाव्य गुंतागुंत
कृत्रिम अवयवांच्या सहाय्याने स्तन वाढवणे, जरी पूर्णपणे सौंदर्याच्या कारणांसाठी केले जाते, तरीही ती एक वास्तविक शस्त्रक्रिया आहे जी कोणत्याही वैद्यकीय प्रक्रियेशी संबंधित जोखमींसह येते, मग ते कितीही कमी असले तरीही. ऍनेस्थेसियाशी संबंधित गुंतागुंत आणि शस्त्रक्रियेशी संबंधित गुंतागुंत यांच्यात फरक करणे आवश्यक आहे: ऍनेस्थेसियाच्या संदर्भात, अनिवार्य प्रीऑपरेटिव्ह सल्लामसलत दरम्यान, भूलतज्ज्ञ स्वतः रुग्णाला भूल देण्याच्या जोखमींबद्दल माहिती देतात. तुम्हाला हे माहित असले पाहिजे की ऍनेस्थेसिया, ते काहीही असो, शरीरात अशा प्रतिक्रिया निर्माण करतात ज्या कधीकधी अप्रत्याशित असतात आणि कमी-अधिक प्रमाणात सहजपणे नियंत्रित होतात. तथापि, खरोखर शस्त्रक्रिया संदर्भात काम करणार्या सक्षम ऍनेस्थेसियोलॉजिस्ट-रिसुसिटेटरच्या मदतीने, जोखीम सांख्यिकीयदृष्ट्या खूपच कमी झाली. हे खरंच लक्षात ठेवलं पाहिजे की तंत्र, भूल आणि निरीक्षण पद्धतींनी गेल्या तीस वर्षांत प्रचंड प्रगती केली आहे, इष्टतम सुरक्षितता प्रदान करते, विशेषत: जेव्हा हस्तक्षेप आपत्कालीन कक्षाच्या बाहेर आणि निरोगी व्यक्तीमध्ये केला जातो; सर्जिकल जेश्चरसाठी, या प्रकारच्या हस्तक्षेपासाठी प्रशिक्षित एक पात्र आणि सक्षम प्लास्टिक सर्जन निवडून, तुम्ही या जोखमींना शक्य तितक्या मर्यादित करता, परंतु ते पूर्णपणे काढून टाकू नका. सराव मध्ये, बहुतेक स्तन वाढवण्याच्या ऑपरेशन्स नियमांनुसार केल्या जातात, समस्यांशिवाय जातात, पोस्टऑपरेटिव्ह कोर्स सोपा आहे आणि रुग्ण त्यांच्या परिणामांवर पूर्णपणे समाधानी आहेत. तथापि, काहीवेळा हस्तक्षेपादरम्यान गुंतागुंत होऊ शकते, ज्यापैकी काही स्तन शस्त्रक्रियेशी संबंधित आहेत आणि इतर विशेषत: इम्प्लांटशी संबंधित आहेत:
स्तनाच्या शस्त्रक्रियेमध्ये अंतर्निहित गुंतागुंत
• उत्सर्जन, संसर्ग-हेमॅटोमा: प्रोस्थेसिसभोवती रक्त जमा होणे ही एक प्रारंभिक गुंतागुंत आहे जी पहिल्या तासात उद्भवू शकते. हे महत्त्वाचे असल्यास, रक्त बाहेर काढण्यासाठी आणि त्याच्या उत्पत्तीच्या ठिकाणी रक्तस्त्राव थांबविण्यासाठी ऑपरेटिंग रूममध्ये परत जाणे श्रेयस्कर आहे;
- सेरस इफ्यूजन: प्रोस्थेसिसभोवती लिम्फॅटिक द्रव जमा होणे ही एक सामान्य घटना आहे, ज्यामध्ये अनेकदा लक्षणीय सूज येते. याचा परिणाम फक्त स्तनांच्या प्रमाणात तात्पुरती वाढ होतो. उत्स्फूर्तपणे आणि हळूहळू अदृश्य होते;
- संसर्ग: या प्रकारच्या शस्त्रक्रियेनंतर दुर्मिळ. हे केवळ प्रतिजैविक थेरपीने सोडवले जाऊ शकत नाही आणि नंतर अनेक महिने (जोखमीशिवाय नवीन कृत्रिम अवयव स्थापित करण्यासाठी लागणारा वेळ) इम्प्लांट काढून टाकण्यासाठी आणि काढून टाकण्यासाठी शस्त्रक्रिया पुनरावृत्ती आवश्यक आहे. संसर्गाच्या इतर तीन विशिष्ट प्रकारांचा देखील उल्लेख केला जाऊ शकतो:
- उशीरा "शांत" संसर्ग: हा एक संसर्ग आहे ज्यामध्ये काही लक्षणे आहेत आणि तपासणीवर कोणतेही स्पष्ट प्रकटीकरण नाही, जे कधीकधी रोपण केल्यानंतर अनेक वर्षांनी येऊ शकते;
- मायक्रोअबसेसेस: बहुतेकदा सिवनीच्या जागेवर विकसित होतात आणि दोषी धागा काढून टाकल्यानंतर आणि स्थानिक उपचारानंतर त्वरीत निराकरण होते;
- स्टॅफिलोकोकल विषारी शॉक: या गंभीर सामान्यीकृत संसर्गजन्य सिंड्रोमची अत्यंत दुर्मिळ प्रकरणे नोंदवली गेली आहेत.
• स्थानिक अपुर्या रक्तपुरवठ्यामुळे अपुर्या ऊतींचे ऑक्सिजन होण्याच्या परिणामी त्वचेचे नेक्रोसिस उद्भवते, जे जास्त श्रम, हेमॅटोमा, संसर्ग किंवा रूग्णाच्या अति धुम्रपानामुळे होऊ शकते. ही एक अत्यंत दुर्मिळ परंतु धोकादायक गुंतागुंत आहे, कारण अत्यंत प्रकरणांमध्ये ते कृत्रिम अवयवांचे स्थानिक प्रदर्शनास कारणीभूत ठरू शकते, विशेषतः, सिवनी विचलित झाल्यामुळे. पुनरावृत्ती शस्त्रक्रिया अनेकदा आवश्यक असते, कधीकधी इम्प्लांट तात्पुरते काढून टाकणे आवश्यक असते.
• बरे करण्याच्या विसंगती बरे करण्याच्या प्रक्रियेमध्ये यादृच्छिक घटनांचा समावेश असतो, काहीवेळा असे घडते की दीर्घकाळापर्यंत चट्टे अपेक्षेप्रमाणे अदृश्य नसतात, जे नंतर विविध पैलू घेऊ शकतात: विस्तारित, मागे घेण्यासारखे, सोल्डर केलेले, हायपर- किंवा हायपोपिग्मेंटेड, हायपरट्रॉफिक (सुजलेले) किंवा अगदी केवळ केलोइड.
• संवेदनशीलता बदलणे. पहिल्या महिन्यांत ते वारंवार होतात, परंतु बहुतेकदा मागे पडतात. तथापि, क्वचित प्रसंगी, काही प्रमाणात डिसेस्थेसिया (स्पर्शाची संवेदनशीलता कमी होणे किंवा वाढणे) कायम राहू शकते, विशेषत: एरोला आणि स्तनाग्र भागात. • गॅलेक्टोरिया/मिल्क फ्यूजन अस्पष्टीकृत पोस्टऑपरेटिव्ह हार्मोनल उत्तेजनाची अत्यंत दुर्मिळ प्रकरणे नोंदवली गेली आहेत ज्यामुळे प्रोस्थेसिसभोवती अधूनमधून द्रवपदार्थ दुधाचा प्रवाह ("गॅलेक्टोरिया") होतो.
• न्यूमोथोरॅक्स दुर्मिळ, विशेष उपचार आवश्यक आहे.
इम्प्लांटशी संबंधित धोके
• "फोल्ड" ची निर्मिती किंवा "लाटा" चे स्वरूपइम्प्लांट लवचिक असल्याने, त्यांच्या कवचाला सुरकुत्या पडण्याची शक्यता असते आणि हे पट त्वचेखाली विशिष्ट स्थितीत जाणवू शकतात किंवा अगदी दृश्यमान होतात, ज्यामुळे लहरींचा आभास होतो. ही घटना दुबळ्या रूग्णांमध्ये सर्वात सामान्य आहे आणि लिपोमॉडेलिंगद्वारे उपचार केले जाऊ शकतात, ज्यामध्ये इम्प्लांटला "मास्क" करण्यासाठी स्तनाच्या त्वचेखाली चरबीचा पातळ थर लावला जातो.
•"शिंपले
परदेशी शरीराच्या उपस्थितीवर मानवी शरीराची शारीरिक, सामान्य आणि कायमची प्रतिक्रिया म्हणजे इम्प्लांटभोवती हवाबंद पडदा तयार करून त्याला आसपासच्या ऊतींपासून वेगळे करणे आणि त्याला "पेरिप्रोस्थेटिक कॅप्सूल" म्हणतात. सामान्यतः, हे कवच पातळ, लवचिक आणि अस्पष्ट असते, परंतु असे घडते की प्रतिक्रिया तीव्र होते आणि कॅप्सूल घट्ट होते, तंतुमय बनते आणि मागे घेते, इम्प्लांट पिळून काढते, नंतर त्याला "शेल" म्हणतात. घटनेच्या तीव्रतेवर अवलंबून, यामुळे असे होऊ शकते: स्तन एक साधे कडक होणे, कधीकधी एक त्रासदायक आकुंचन, अगदी कृत्रिम अवयवाच्या ग्लोब्युलायझेशनसह दृश्यमान विकृती, ज्यामुळे कठोर, वेदनादायक, कमी-अधिक प्रमाणात अत्यंत तीव्रतेकडे नेले जाते. विलक्षण क्षेत्र. हे रीट्रॅक्टाइल फायब्रोसिस कधीकधी हेमॅटोमा किंवा संसर्गासाठी दुय्यम असते, परंतु बहुतेक प्रकरणांमध्ये यादृच्छिक सेंद्रिय प्रतिक्रियांच्या परिणामी त्याची घटना अप्रत्याशित राहते.
अलिकडच्या वर्षांत, शस्त्रक्रिया तंत्राच्या बाबतीत मोठी प्रगती झाली आहे, परंतु सर्वात महत्त्वाचे म्हणजे इम्प्लांटच्या डिझाइन आणि बांधकामात, परिणामी इंडेंटेशनच्या दरात आणि तीव्रतेमध्ये लक्षणीय घट झाली आहे. आवश्यक असल्यास, रीऑपरेशन कॅप्सूल ("कॅप्सुलोटॉमी") कापून अशा आकुंचन दुरुस्त करू शकते.
• फाटणे आम्ही पाहिले आहे की रोपण कायमस्वरूपी मानले जाऊ शकत नाही. म्हणून, कालांतराने, शेलची घट्टपणा कमी होऊ शकते. हे साधे सच्छिद्रता, पिनहोल्स, मायक्रोक्रॅक्स किंवा अगदी वास्तविक छिद्र असू शकतात. अत्यंत दुर्मिळ प्रकरणांमध्ये, हे गंभीर आघात किंवा अपघाती पँचरचे परिणाम असू शकते आणि बहुतेकदा, वृद्धापकाळामुळे भिंतीच्या प्रगतीशील पोशाखचा परिणाम असू शकतो. सर्व प्रकरणांमध्ये, यामुळे प्रोस्थेसिस फिलिंग उत्पादनाचा संभाव्य परिणाम होतो, या सामग्रीच्या स्वरूपावर अवलंबून भिन्न परिणामांसह:
- खारट किंवा रिसॉर्बेबल हायड्रोजेलसह, आंशिक किंवा पूर्ण डिफ्लेशन, वेगवान किंवा जलद डिफ्लेशन दिसून येते;
- सिलिकॉन जेल (अशोषक) सह, ते झिल्लीच्या आत राहते जे कृत्रिम अवयव वेगळे करते. हे नंतर हुल दिसण्यासाठी योगदान देऊ शकते, परंतु ते परिणामांशिवाय राहू शकते आणि पूर्णपणे लक्ष न दिलेले जाऊ शकते. तथापि, काही प्रकरणांमध्ये, जे खूपच दुर्मिळ झाले आहेत (विशेषतः, आधुनिक जेलच्या चांगल्या "आसंजन" मुळे), आसपासच्या ऊतींमध्ये जेलचा हळूहळू प्रवेश केला जाऊ शकतो. प्रत्यारोपण पुनर्स्थित करण्यासाठी बहुतेकदा कृत्रिम अवयव फुटल्यास हस्तक्षेप आवश्यक असतो.
• अयोग्य स्थिती, चुकीचे संरेखन इम्प्लांटची अयोग्य स्थिती किंवा दुय्यम चुकीचे संरेखन, जे नंतर स्तनाच्या आकारावर परिणाम करते, काहीवेळा शस्त्रक्रियेद्वारे दुरुस्तीचे समर्थन करू शकते.
• रोटेशन जरी "शरीरशास्त्रीय" कृत्रिम अवयवाचे रोटेशन व्यवहारात तुलनेने दुर्मिळ असले तरी, ते सैद्धांतिकदृष्ट्या शक्य आहे आणि सौंदर्याचा परिणाम प्रभावित करू शकते.
• छातीच्या भिंतीचे विकृत रूप. क्वचित प्रसंगी, तंतुमय कवच प्रदीर्घ काळासाठी ठेवलेले कृत्रिम अवयव ऊतींमध्ये "छाप" टाकू शकतात, ज्यामुळे छातीच्या भिंतीची विकृती निर्माण होते जी काढल्यावर दुरुस्त करणे कठीण असते.
• उशीरा पेरिप्रोस्थेटिक सेरोमा. अत्यंत दुर्मिळ प्रकरणांमध्ये, प्रोस्थेसिसभोवती उशीरा स्राव तयार होऊ शकतो. अशा उशीरा उत्सर्जन, विशेषत: स्तन ग्रंथीच्या इतर नैदानिक विसंगतींशी संबंधित असल्यास, सेनोलॉजिस्ट रेडिओलॉजिस्टद्वारे सेनोलॉजिकल मूल्यांकन आवश्यक आहे. बेसलाइन मूल्यांकनामध्ये इफ्यूजन पंक्चरसह अल्ट्रासाऊंड समाविष्ट असेल. अशा प्रकारे आणलेले द्रव लिम्फोमा पेशींचा शोध घेऊन संशोधनाचा विषय असेल. डिजिटल मॅमोग्राफी आणि/किंवा एमआरआय आवश्यक असू शकतात पहिल्या तंतुमय पेरिप्रोस्थेसिस परीक्षांच्या (कॅप्सुलेक्टॉमी) परिणामांवर अवलंबून, बायोप्सीला अत्यंत दुर्मिळ ब्रेस्ट इम्प्लांट-संबंधित अॅनाप्लास्टिक लार्ज सेल लिम्फोमा (ALCL-AIM) शोधण्याची परवानगी देते.
प्रत्युत्तर द्या